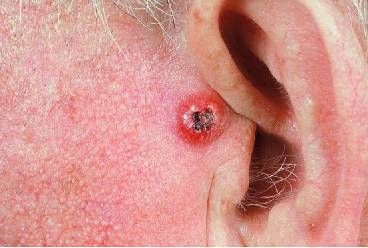
Het plaveiselcelcarcinoom (PCC) kan over het gehele lichaam voorkomen, maar heeft voorkeur voor de langdurig aan ultraviolet licht blootgestelde gebieden. Patiënten die immunosuppressiva gebruiken of bij wie de afweer om een andere reden gestoord is, hebben een sterk verhoogd risico op het ontwikkelen van een PCC. Tot 40% van de transplantatiepatiënten, die levenslang immunosuppressiva gebruiken, ontwikkelt binnen twintig jaar na transplantatie een PCC. Bij deze groep kan het PCC zich zeer snel uitbreiden of multipel voorkomen. In tegenstelling tot het BCC heeft het PCC wel de potentie om te metastaseren. Bij 5–20 % van de patiënten met een PCC worden regionale lymfeklier- of metastasen op afstand gevonden, waarbij lokalisatie op de lip of het oor een belangrijke klinische risicofactor is. Een deel van de PCC’s ontstaat uit een voorloperlaesie, zoals actinische keratose of M. Bowen.
Klinisch is het plaveiselcelcarcinoom niet altijd gemakkelijk te onderscheiden, gezien zijn diversiteit in presentatie. In fig. 3 zijn klinische varianten van het PCC te zien. Een PCC groeit langzaam, in tegenstelling tot het keratoacanthoom, dat wat presentatie betreft gemakkelijk verward wordt met het PCC, maar vrij snel ontstaat binnen een week of zes (fig. 4). Deze goed gedifferentieerde huidtumor is benigne van aard en geneest spontaan binnen een aantal weken tot maanden. Helaas heeft de patholoog vaak moeite het onderscheid te maken en wordt dikwijls gesproken van goed gedifferentieerd plaveiselcelcarcinoom, waarna de clinicus in praktijk toch tot in toto excisie zal overgaan. Naast het keratoacanthoom staat er nog een aantal andere veelvoorkomende huidafwijkingen in de differentiële diagnose.

Figuur 3 Plaveiselcelcarcinoom. a Onderlip rechts: een 12 mm grote tumor met centrale erosie en crustvorming. De tumor is pijnlijk bij palpatie. Tevens bij palpatie vergrote lymfeklier rechts in de hals. b Schedel frontaal rechts: een 10 mm symmetrische bleke en weke tumor met centrale erosie.

Figuur 4 Keratoacanthoom. Pre-auriculair links: een 6 mm grote symmetrische erythemateuze papel met opgeworpen rand en centrale hoornprop. Ontstaan binnen vier weken, niet pijnlijk bij palpatie.
Differentiële diagnose bij plaveiselcelcarcinoom
- keratoacanthoom
- eczeem
- psoriasis
Actinische keratosen (AK) worden gezien als voorloperlaesies van het PCC. De cijfers variëren, maar naar schatting transformeert 1–8 % van de actinische keratosen op den duur tot een PCC. Actinische keratosen ontstaan vanuit zonbeschadigde keratinocyten in de epidermis. Doordat de normale uitrijping van deze cellen gestoord is, ontstaat er een verdikte hoornlaag aan het oppervlak. Veel AK’s zijn, zeker in het beginstadium, beter palpabel dan zichtbaar. Drukpijnlijkheid is daarbij een klinisch argument, dat meer in de richting wijst van een PCC. De ziekte van Bowen is na de actinische keratose eigenlijk het volgende stadium op weg naar een PCC. Histopathologisch beperken de atypische keratinocyten zich niet tot de onderlaag van de epidermis, maar komen deze over de gehele breedte voor. M. Bowen wordt ook wel plaveiselcelcarcinoom in situ genoemd, daar alle kenmerken van een PCC aanwezig zijn, behalve de doorbraak naar de dermis. In ongeveer 3% van de gevallen gaat M. Bowen over in een PCC. Andersom blijkt dat 97% van de PCC’s histologisch kenmerken vertoont van een eerder voorloperstadium. Van alle huidmaligniteiten in situ is M. Bowen het meest variabel in zijn klinische presentatie; fig. 5 toont enkele varianten. Met name langdurig niet-reageren op anti-inflammatoire of antimycotische therapie moet alarmbellen doen rinkelen.

Figuur 5 De vele gezichten van M. Bowen. Op (a) mamma links (b) nates en (c) digitus II rechter hand: een in grootte variërende veelal rode schilferende, crusteuze of erosieve plaque met scherpe begrenzing en grove schilfering. Geen therapeutische respons op behandeling met lokaal corticosteroïd gedurende meerdere weken.
Lees het hele artikel in Bijblijven 2/2017, Hoofdstuk De uitdaging: vroege herkenning van huidkanker.
Bron en beeld: Bijblijven, Uitgave 2/2017