Deze uiteenzetting heeft als doel huisartsen handvatten aan te reiken voor het herkennen en het behandelen dan wel tijdig verwijzen van patiënten met melanomen naar een dermatoloog. Deze vroege detectie met daaropvolgende behandeling is essentieel voor de te verwachten prognose.
Maligne pigmentcelletsels (melanoom)
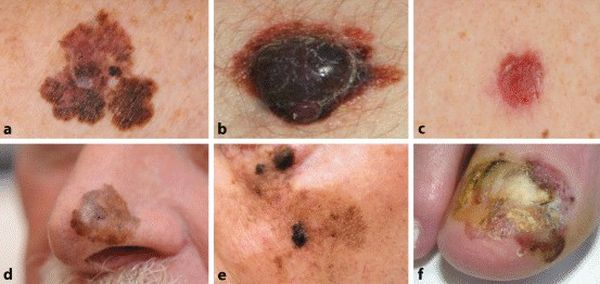
Er bestaan verschillende typen melanomen, met een verschillende incidentie van voorkomen, die als volgt worden onderscheiden (fig. 4).

Figuur 4
- Superficieel spreidend maligne melanoom (70%). Er is sprake van een oppervlakkig groeiende, asymmetrische tumor die maanden tot jaren vlak blijft groeien en in een later stadium ook dikker kan worden als gevolg van dieptegroei. Bij mannen is de rug een voorkeurslokalisatie, bij vrouwen de rug en benen.
- Nodulair melanoom (20%). Dit type wordt gekenmerkt door het nagenoeg gelijktijdig optreden van zowel groei langs het huidoppervlak als dieptegroei. Het nodulair melanoom komt vaak voor op schouders en rug bij oudere mannen en in het hoofd-halsgebied. Klinisch ziet men een snel progressieve, donkere en gemakkelijk bloedende papel of nodus.
- In een klein percentage van de gevallen presenteert een nodulair dan wel superficieel spreidend maligne melanoom zich zonder pigmentatie (het zogeheten amelanotisch melanoom).
- Lentigo maligna, ook ziekte van Dubreuilh genaamd (5%). Dit betreft een voorloperfase (in situ) van het melanoom en komt met name voor op chronisch zonbeschadigde huid van ouderen zoals het hoofd-halsgebied, de onderbenen of onderarmen. De laesie wordt gekenmerkt door een vlakke, langzaam groter en donkerder wordende, grillige macula met verschillende kleuren bruin.
- Lentigo maligna kan jarenlang in niet-invasieve vorm aanwezig zijn. Indien invasieve groei optreedt, waarbij verhevenheid kan ontstaan, spreekt men van een lentigo maligna melanoom.
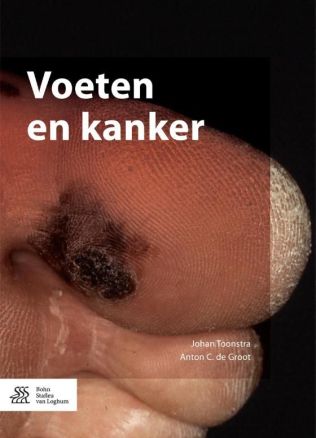
- Acrolentigineus melanoom (5%). Deze vorm komt voor op handpalmen, voetzolen en onder nagels (subunguaal melanoom). Door eeltvorming of onder nagels wordt dieptegroei vaak pas laat opgemerkt.
Familiair melanoomsyndroom/FAMMM (familial atypical multiple mole melanoma)
In Nederland spreekt men van het FAMMM-syndroom bij drie of meer melanomen in één familie, waarvan ten minste twee bij eerstegraads verwanten (één individu mag ook twee melanomen hebben). Mogelijk is er ook sprake van dit syndroom indien één individu drie of meer melanomen heeft of bij twee eerstegraads verwanten met elk één melanoom, waarbij één persoon jonger dan 40 is ten tijde van diagnose of nog een derde verwant een pancreascarcinoom heeft. Het FAMMM-syndroom is veelal gebaseerd op een kiembaanmutatie in het CDKN2A-gen. Het lifetime risico op melanoom bij gendragers is hoog en loopt op tot 70% op 80-jarige leeftijd. Derhalve bestaat bij eerstegraads verwanten van melanoompatiënten in een FAMMM-familie een indicatie voor levenslange periodieke controle door de dermatoloog vanaf het twaalfde levensjaar. Bij tweedegraads verwanten van een familielid met een CDNK2A-mutatie wordt eenmalige controle door de dermatoloog geadviseerd. Indien daarbij sprake is van een high-risk fenotype (>5 klinisch atypische naevi, >100 banale naevi), worden jaarlijkse controles geadviseerd. Daarnaast zijn instructies voor zelfcontrole door de persoon in kwestie essentieel. Klinische verdenking op (‘mogelijk’) FAMMM is een reden voor verwijzing naar en eventueel nadere analyse door de klinisch geneticus, vanwege een verhoogd risico op melanomen bij andere familieleden en een verhoogd risico op ontwikkeling van andere maligniteiten (pancreascarcinoom en mogelijk ook long- en hoofd-halstumoren). Een genmutatie wordt echter niet altijd gevonden; er zijn ook spontane mutanten.
Diagnostiek
Indien bij anamnese en/of lichamelijk onderzoek twijfel bestaat over de benigne dan wel maligne aard van een naevus, is er een indicatie tot aanvullend onderzoek ter verkrijging van histologie. Anamnestisch kunnen verandering van de naevus in grootte, vorm, kleur of opbouw of klachten, zoals persisterende jeuk, pijn of spontaan bloeden, duiden op maligniteit. Deze items moeten expliciet uitgevraagd worden. Het lichamelijk onderzoek dient, naast beoordeling van een specifieke naevus, te bestaan uit een totale huidinspectie. Denk hierbij ook aan het behaarde hoofd, retroauriculair, de lichaamsplooien, de billen, de anogenitaalstreek, interdigitaal en handpalmen en voetzolen. Bij deze inspectie is men bedacht op de ‘ugly duckling’, de vreemde eend in de bijt, die zich onderscheidt van andere naevi in grootte, vorm, kleur of een combinatie van voorgaande (fig. 5).

Figuur 5a, b Ugly duckling’ fenomeen.
Klinische beoordeling
- Asymmetrie: bij een denkbeeldige lijn door het midden van de naevus kunnen beide helften verschillen in grootte, vorm, kleur of opbouw. Asymmetrie kan een teken van dysplasie of maligniteit zijn.
- Border (rand): een naevus dient met het blote oog scherp begrensd te zijn zonder grillige vorm met uitlopers of vervaging aan de periferie.
- Colour (kleur): een banale naevus heeft maximaal twee kleuren bruin pigment. Bij meer tinten bruin of bij blauwe/zwarte, rode of witte kleur kan er sprake zijn van maligniteit (fig. 6).
-
Diameter: melanomen zijn veelal groter dan 5 mm, dit is echter niet voldoende om op af te gaan.
-
Evolutie: een anamnese met een verhaal van verandering van de naevus kan verdacht zijn voor maligniteit.

Uit: Bijblijven, Uitgave 2/2017